La atención adecuada en el momento adecuado
Administración de utilización y la misión de Devoted
En Devoted Health, nos esforzamos por ofrecer a cada miembro el tipo de experiencia de atención médica que querríamos para los miembros de nuestra propia familia.
Para nuestro equipo de Administración de utilización, eso significa garantizar que nuestros miembros puedan acceder a una atención clínicamente adecuada y de primera clase, proporcionada en el momento y lugar adecuados.
Nuestro objetivo es hacer que este proceso sea lo más sencillo posible, tanto para nuestros miembros como para los proveedores, mientras administramos de manera responsable los recursos de Medicare.

"Estaba con Devoted cuando me operaron este verano. No tuve ningún problema. No tuve que hacer tantos trámites como con mi compañía de seguro anterior. [Devoted] aprobó la operación de inmediato... todo se solucionó rapidísimo. No hubo estrés".
— Judy C., miembro de Devoted Health
Cómo apoyamos a nuestros miembros
Estamos comprometidos a impulsar excelentes resultados de salud para todos nuestros miembros, por lo que:
- Diseñamos planes con beneficios que satisfacen las necesidades de salud de los miembros y les ayudan a vivir mejor
- Nuestras líneas telefónicas y de chat cuentan con Guías de servicios para miembros amables y expertos para ayudarlos a sacar el máximo provecho de sus beneficios
- Revisamos periódicamente nuestro desempeño para asegurarnos de que nuestro equipo de Administración de utilización presta un servicio excelente a todos los miembros
Proporcionar a los miembros la atención adecuada
Nuestro equipo de Administración de utilización trabaja para garantizar que nuestros miembros reciban una atención segura, eficaz y acorde con las pautas de Medicare. En cada solicitud que revisamos nos enfocamos en dos objetivos:
- Ayudar a nuestros miembros a recibir la atención que mejor se adapte a sus necesidades de salud
- Evitar una atención que podría ser innecesaria, ineficaz o incluso perjudicial
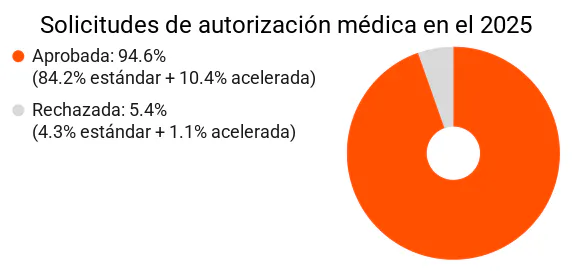
En general, aprobamos el 94.6% de las solicitudes medicas de autorización previa* de nuestros miembros y proveedores (según datos del 2025). Y cuando tenemos que rechazar una solicitud, estamos aquí para ayudar a los miembros a obtener la atención que necesitan. Por ejemplo, si rechazamos la atención fuera de la red a un miembro de un plan HMO, podemos ayudarlo a encontrar proveedores cercanos dentro de la red que puedan proporcionarle la atención solicitada.
En el 2025, el 88.5% de las solicitudes médicas se presentaron como estándar y el 11.5% como aceleradas.
- Solicitudes médicas estándar: 95.1% aprobadas, 4.9% rechazadas
- Solicitudes médicas aceleradas: 90.7% aprobadas, 9.3% rechazadas
El siguiente gráfico muestra la distribución de todas las solicitudes de autorización médica que recibimos en el 2025, por resultado (aprobadas o rechazadas) y tipo de solicitud (estándar o acelerada).
Atención a los miembros en el momento oportuno
Devolvemos las decisiones con rapidez, mucho más de lo que exige Medicare, para que los miembros no sufran retrasos a la hora de recibir la atención necesaria. En el 2025, devolvimos más de la mitad de las decisiones en menos de 2.5 horas, con los siguientes plazos promedio:
- Solicitudes estándar: Menos de 1.5 días, en comparación con el plazo de 14 días establecido por Medicare para el 2025**
- Solicitudes aceleradas: Menos de 10 horas, en comparación con el plazo de 72 horas de Medicare para el 2025


Extensión de la revisión
En muy raras ocasiones, es posible que necesitemos más tiempo del establecido por Medicare para reunir pruebas, evaluar la solicitud y tomar una decisión. En el 2025, esto sólo ocurrió dos veces de un total de más de 170,000 solicitudes.
Apelaciones
Cuando un miembro o proveedor no está de acuerdo con una decisión que hemos tomado, tiene derecho a apelar. En cada apelación, reconsideramos cuidadosamente nuestra decisión, teniendo en cuenta cualquier información nueva que el miembro o proveedor pueda habernos comunicado. Aplicamos el mismo criterio que en nuestras revisiones iniciales:
- Ayudar a nuestros miembros a recibir la atención que mejor se adapte a sus necesidades de salud
- Evitar una atención que podría ser innecesaria, ineficaz o incluso perjudicial
Nos esforzamos por tomar la decisión correcta la primera vez y explicar nuestros motivos con claridad, para que las apelaciones sean poco frecuentes. En el 2025, menos del 10% de los rechazos estándar fueron apelados, es decir, menos del 1% de todas las solicitudes estándar.
*En el 2025, más del 6% de las solicitudes estándar fueron determinaciones de cobertura previas al servicio para servicios dentales suplementarios, que difieren significativamente de las determinaciones de cobertura médica. Los dentistas suelen presentar estas solicitudes para comprobar qué cubre el plan, lo que da lugar a "rechazos" cuando el plan no cubre un procedimiento específico o cuando se aprueban los servicios solicitados, pero el costo de los mismos supera el monto del subsidio restante del miembro.
Los datos de aprobaciones anteriores no incluyen las determinaciones de cobertura dental suplementaria. Con estas determinaciones de cobertura incluidas:
- Solicitudes estándar: 91.8% aprobadas, 8.2% rechazadas
- Solicitudes aceleradas: 90.7% aprobadas, 9.3% rechazadas
**Nota: A partir del 1 de enero del 2026, el plazo de Medicare para las autorizaciones previas estándar es de 7 días.